Morbus Perthes: Prüfungsfragen für HeilberufeDer Morbus Perthes ist häufig Gegenstand von schriftlichen und mündlichen Überprüfungen. Dies verwundert auch nicht, da die Prävalenz (Krankheitshäufigkeit) des Morbus Perthes 1 Erkrankungsfall auf 1200 Personen beträgt. Wenn Sie die Fragen zum Morbus Perthes im Prüfungs-Modus beantworten wollen, so können Sie durch Anklicken der unten stehenden Schaltfläche zunächst alle Antworten verbergen:
Was versteht man unter einem Morbus Perthes?
Der Morbus Perthes ist eine ischämische (durchblutungsbedingte) Nekrose des Hüftkopfes im Kindesalter.
Was versteht man unter einer Nekrose?
In der Medizin versteht man unter Nekrose
das Absterben (meist) größerer Zellverbände.
Um den Morbus Perthes und seine Symptome genau verstehen zu können, müssen wir uns die Anatomie des proximalen (körpernahen) Ende des Oberschenkels in Erinnerung rufen.
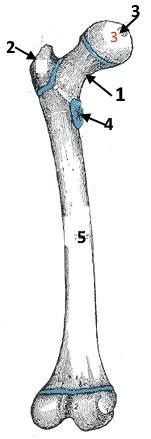
In der Abbildung oben sind die wichtigsten anatomischen Strukturen am proximalen Femurende mit Ziffern bezeichnet. Ordnen Sie allen Ziffern sowohl die deutschen als auch die lateinischen Fachbegriffe zu!
1 = Schenkelhals (Collum femoris)
Wir haben gelernt, dass der Morbus Perthes eine ischämische Nekrose des Hüftkopfs im Kindesalter ist. Mit welchem anderen Fachausdruck werden ischämische Nekrosen – zum Unterschied zu infektionsbedingten Nekrosen – auch noch genannt?
Aseptische Knochennekrosen Können Sie – neben dem Morbus Perthes – noch weitere Beispiele für eine aseptische Knochennekrose nennen?
Die folgende Aufzählung ist unvollständig. Genannt werden für den Alltag besonders wichtige aseptische Knochennekrosen: Nekrose des medialen Ende des
Schlüsselbeins = Morbus Friedrich Worin liegt die Ursache des Morbus Perthes?
Die Ursache des Morbus Perthes ist – wie
die Ursache aller aseptischer Knochennekrosen – unbekannt.
In welchem Alter muss man mit einem Morbus Perthes rechnen?
Der Altersgipfel des Morbus Perthes liegt bei 5-6 Jahren.
Sind Jungen und Mädchen von einem Morbus Perthes gleich häufig betroffen?
Nein! Die Erkrankungswahrscheinlichkeit ist bei Jungen viermal größer als bei Mädchen.
Bei welchen Symptomen sollten Sie bei einem Kind unbedingt an einen Morbus Perthes denken?
Die Symptome eines Morbus Perthes sind oft
mild ausgeprägt. Die Kinder zeigen beim Gehen und Laufen ein
leichtes Hinken.
Wir merken uns: Knieschmerzen oder ein Hinken (und auch Lauffaulheit) im Vorschulalter oder Grundschulalter, muss stets den Verdacht auf einen Morbus Perthes wecken! (Knieschmerzen begründen eine Röntgenuntersuchung der Hüfte!) Wenn man ein Kind mit Morbus Perthes untersucht, so sollte man welche Befunde prüfen?
Was versteht man unter einem (positiven) Viererzeichen?
Bei der Prüfung des Viererzeichens wird bei
liegenden Patienten der Fuß des zu beurteilenden Beines, so an das
Kniegelenk des anderen Beines gelegt, dass eine Beugung von ca. 45°
im Hüft- und 90° im Kniegelenk entsteht.
Nochmals zur Vertiefung des Symptoms des Viererzeichen:
Beim Viererzeichen muss das Bein in die oben gezeigte Position gelegt werden. Beim Morbus Perthes kann es auch zum Auftreten eines positiven Trendelenburg-Zeichens kommen. Erklären Sie, woran man das Trendelenburg-Zeichen erkennt!
Das Trendelenburg-Zeichen ist positiv, sobald der Patient auf einem Bein stehend, sein Becken nicht in der Waage halten kann. Der Morbus Perthes liegt dann auf der Seite des Standbeins.
Vermögen Sie sich aus der Muskellehre noch zu erinnern, welche Muskeln das Becken in der Waage halten?
Das sind der Musculus glutaeus medius und minimus.
Warum sollte bei nachgewiesener Morbus Perthes im Verlauf der Erkrankung auch stets die Gegenseite untersucht werden.?
Beim Morbus Perthes sind in etwa 20 % der Fälle – im Langzeitverlauf – beide Seiten betroffen.
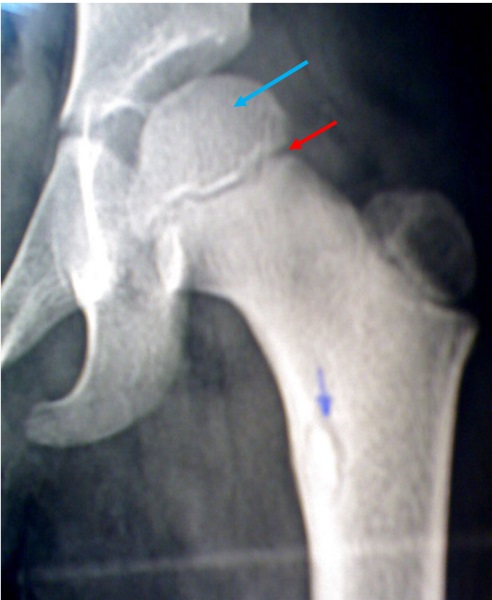
In der obigen Abbildung sehen Sie das Röntgenbild der linken Hüfte bei einem Kind. Der rote Pfeil in obiger Abbildung markiert eine im Röntgenbild sichtbare Stelle, an der Sie unter anderem erkennen, dass es sich um das Röntgenbild eines Kindes handelt. Wie wird die mit dem roten Pfeil markierte Stelle genannt?
Epiphysenfuge oder Wachstumsfuge
Im Röntgenbild der vorausgegangenen Frage ist ein Knochenabschnitt proximal der Epiphyse mit einem blauen Pfeil markiert. Wie wird dieser Knochenteil genannt?
Epiphyse. Bei Morbus Perthes beginnt die Erkrankung mit einer Durchblutungsnot (Ischämie) in der Epiphyse. Welche Folgen hat dies?
Durch die Ischämie hört die Knochenneubildung an der Epiphyse und in der Wachstumsfuge auf.
Erklären Sie aus dem oben gelernten, warum es bei längeren Verlauf des Morbus Perthes auf der betroffenen Seite zu einer Beinverkürzung kommen kann!
Die nicht mehr durchblutete Epiphyse bricht
infolge der Nekrose des Knochengewebes mittelfristig ein und der
gesamte Oberschenkelknochen verkürzt sich hierdurch.
Wie wird der Morbus Perthes präzise diagnostiziert?
In den früheren Stadien des Morbus Perthes
sieht man im Röntgenbild eine scheinbare Verbreiterung des
Gelenkspaltes.
Versuchen Sie aus dem bisher gelernten zu erklären, warum es in den frühen Stadien des Morbus Perthes zu einer scheinbaren Verbreiterung des Gelenkspaltes im Hüftgelenk kommt!
Der Morbus Perthes beginnt – wie wir
bereits gelernt haben – mit einer Ischämie (Durchblutungsnot) in der
Epiphyse des Oberschenkelknochens. Hier hört das Wachstum in der
Epiphyse auf.
Wird der Morbus Perthes stets operativ behandelt?
Nein! Bei günstiger Prognose – zum Beispiel
bei einem Kind unter 6 Jahren – genügt eine bloße Beobachtung.
Heilt der Morbus Perthes auch ohne Therapie?
Ja! Der Morbus Perthes zählt man zu den
selbst heilenden Erkrankungen.
Was können Sie zu den Spätfolgen eines Morbus Perthes sagen?
Oft kommt es beim Morbus Perthes – nach dem
er ausgeheilt ist – nach einer langen beschwerdefreien Zeit im Alter
von 40 oder 50 Jahren zur Entwicklung einer Hüftgelenksarthrose.
(Coxarthrose).
___________________________________________________________________________________________________________________ Werbung: Der erste Teil unseres Hörbuches "Anatomie des Menschen" Teil 1 ist überarbeitet und fertig.
|